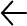El equipo para volar más protegidos
L. Reuteri DSM 17938 + vitamina d en la prevención de infecciones respiratorias y gastrointestinales
En general, determinadas cepas probióticas, como L. reuteri DSM 17938, pueden apoyar las funciones respiratorias, digestivas e inmunitarias por su capacidad para promover la maduración de las respuestas humorales, en especial de la inmunoglobulina A (IgA), para mejorar la respuesta inmunitaria de los linfocitos Th1 y reducir las citocinas Th2, lo que produce efectos antiinflamatorios.1
L. reuteri DSM 17938 en niños:
En un estudio practicado en 336 niños que asistían a jardines infantiles (6-36 meses de edad), quienes fueron asignados aleatoriamente al grupo L. reuteri DSM 17938 o al grupo placebo, se observaron los siguientes resultados, luego del período de intervención (12 semanas):2
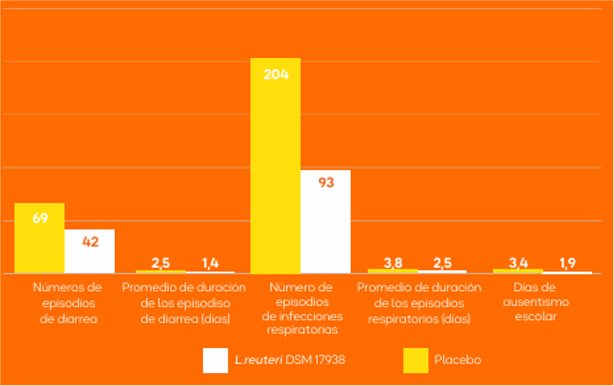
Al finalizar el período de seguimiento (semanas 12-24), se observaron los siguientes resultados:2
Estos datos permiten concluir que los niños que asisten a jardines infantiles tienen un riesgo significativamente menor de contraer una infección respiratoria o gastrointestinal cuando reciben L. reuteri DSM 17938.2
L. reuteri DSM 17938 en adultos
En un ensayo enmascarado y controlado con placebo, cuyo objetivo era comprobar la seguridad y tolerancia del tratamiento diario de adultos con L. reuteri DSM 17938 durante 2 meses, se evidenció que, además de ser seguro y bien tolerado, el uso de esta cepa probiótica produjo un aumento significativo de la calprotectina fecal, lo que confirma el efecto ejercido en el aumento de la secreción de péptidos antimocrobianos en el intestino de adultos sanos. Esto se traduce en el papel preventivo que puede desempeñar L. reuteri DSM 17938 en el desarrollo de procesos infecciosos.3
Referencias
1. Ciprandi G, Tosca MA. Probiotics in Children with Asthma. Children (Basel). 2022;9(7):978. 2. Miraglia Del Giudice M, Maiello N, Decimo F, et al. Airways allergic inflammation and L. reuterii treatment in asthmatic children. J Biol Regul Homeost Agents. 2012;26(1 Suppl):S35-40. 3. Li L, Fang Z, Liu X, et al. Lactobacillus reuteri attenuated allergic inflammation induced by HDM in the mouse and modulated gut microbes. PLoS One. 2020;15(4):e0231865.
GIGI 12
EFICACIA EN EL ALIVIO DE SÍNTOMAS DE LA IPE

Hoy en día existen en el mercado diversos preparados de pancreatina.2 Pero ¿cómo elegir el más adecuado para sus pacientes?
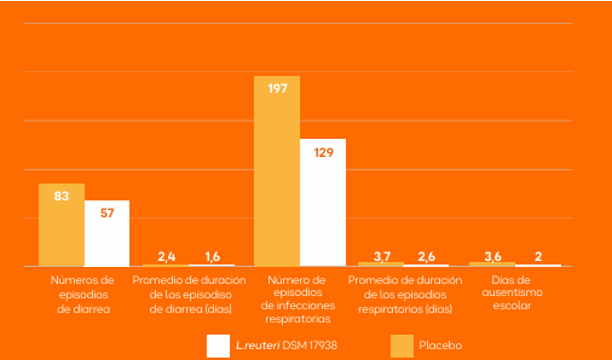
Resultados de estudios recientes sobre la mejora de los síntomas en pacientes con IPE:
Método1:
2 ensayos aleatorizados doble ciego de los efectos de 1 semana de pancrelipasa (n=59) frente a placebo (n=57) sobre el CAG y la frecuencia de las heces, la consistencia de las heces, el dolor abdominal y la flatulencia; 1 ensayo incluyó un tratamiento abierto con pancrelipasa por período de 51 semanas (n=34).
La dosis de pancrelipasa fue:1
Estudio 1 – 72.000 unidades de lipasa con cada comida y 36.000 unidades de lipasa con cada snack; Estudio 2 – 80.000 unidades de lipasa con cada comida y 40.000 unidades de lipasa con cada snack
Resultado:1
La pancrelipasa mejoró significativamente los síntomas maldigestivos de la insuficiencia pancreática exocrina. La mejoría de los síntomas fecales objetivos con el tratamiento de reemplazo de enzimas pancreáticas se correlacionó con la mejoría del CAG en la semana 1.
Referencias
1. Barkin JA, Barkin JS. Effect of Pancrelipase Therapy on Exocrine Pancrea c Insufficiency Symptoms and Coefficient of Fat Absorp on Associated With Chronic Pancrea s. Pancreas. 2021 Feb 1;50(2):176-182.
2. Company Core Data Sheet Pancrea c Enzymes, date of Approval: 27/01/2022.
3. Data on File, Abbo 2022. 4. Abbo Global supply chain data, 2022 EPD ADS (combined to replenishments to Abbo , Viatris and AbbVie markets).
Eficacia del Tratamiento de ERGE: Revisión y Meta-Análisis 2020

Una revisión sistemática de la literatura más meta-análisis del 2020, evaluó la eficacia del esomeprazol en el tratamiento de la enfermedad de reflujo gastroesofágico (ERGE), en donde se demostró que el esomeprazol brinda una mejora significativa en los signos y síntomas de la ERGE frente a placebo, a través de los siguientes desenlaces:1
- TASAS DE RECAÍDA RR = 0.729; 95% CI: 0.670 to 0.794; P<0.001
- ACIDEZ ESTOMACAL RR = 0.747; 95% CI: 0.665–0.839; P <0.001
- DOLOR EPIGÁSTRICO RR = 0.795; 95% CI: 0.679–0.932; P =0.005
Se concluyó que el esomeprazol es una terapia segura y eficaz en el tratamiento de pacientes con la ERGE.
¿Y que dice el estudio sobre Esomepreazol vs Pantoprazol?
En un estudio se comparó la tasa de remisión endoscópica y sintomática en pacientes luego de un episodio de esofagitis erosiva (ya controlada) durante el tratamiento de mantenimiento para prevención de recaída de 6 meses, con esomeprazol (n=1377) o pantoprazol (n=1389) en 2766 pacientes.
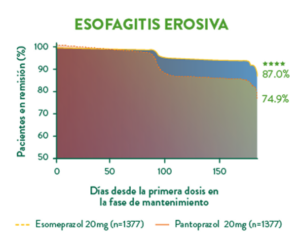
Se concluyó que el esomeprazol 20 mg fue significativamente más efectivo (87%) para mantener la remisión endoscópica y sintomática que pantoprazol 20mg (74,9%) p < 0,0001.2
Referencias
1:Hou M, Hu H, Jin C, Yu X. Efficacy and Safety of Esomeprazole for the Treatment of Reflux Symptoms in Patients with Gastroesophageal Reflux Disease: A Systematic Review and Meta-Analysis. Iran J Public Health. 2020 Dec;49(12):2264-2274. doi: 10.18502/ijph.v49i12.4807. PMID: 34178733; PMCID: PMC8215048.
2: Labenz J, Armstrong D, Lauritsen K, Katelaris P, Schmidt S, Schütze K, Wallner G, Juergens H, Preiksaitis H, Keeling N, Nauclér E, Adler J, Eklund S. Esomeprazole 20 mg vs. pantoprazole 20 mg for maintenance therapy of healed erosive oesophagitis: results from the EXPO study. Aliment Pharmacol Ther. 2005 Nov 1;22(9):803-11. doi: 10.1111/j.1365-2036.2005.02643.x. Erratum in: Aliment Pharmacol Ther. 2006 Feb 1;23(3):449. PMID: 16225489.
¿Por qué la insuficiencia pancreática exocrina puede afectar a tantos pacientes distintos?

La insuficiencia pancreática exocrina (IPE) puede afectar a distintos grupos de pacientes. Por ejemplo, fíjese en la prevalencia de la IPE en algunas condiciones patológicas pueden llegar al 90%:
PREVALENCIA EN ALGUNAS CONDICIONES PATOLÓGICAS1

La IPE es consecuencia de varias enfermedades diferentes porque todas ellas comparten un resultado fisiopatológico final común de una digestión enzimática inadecuada. Los mecanismos de la IPE incluyen la síntesis y secreción inadecuadas de enzimas pancreáticas, la disminución de la estimulación, la obstrucción ductal pancreática y la disminución de la actividad de las enzimas pancreáticas en el intestino delgado.2
LA FISIOPATOLOGÍA DE LA IPE BAJO DIFERENTES CONDICIONES PATOLÓGICAS:
FISIOPATOLOGÍA DE LA IPE
- Pancreatitis crónica: La inflamación recurrente provoca la sustitución del tejido pancreático por fibrosis.3
- Fibrosis quística: Mutaciones en el gen CFTR (por sus siglas en inglés) que codifica un canal aniónico; inflamación y destrucción de los conductos pancreáticos.3
- Cáncer de páncreas: Obstrucción física del conducto pancreático; sustitución tisular funcional.1,5
- Cirugía de páncreas: Extirpación del parénquima pancreático y/o daño potencial al tejido pancreático restante; obstrucción del conducto pancreático debido a la anastomosis.4
- Paciente adulto mayor: Hipoperfusión (reducción del flujo sanguíneo en el páncreas), fibrosis y atrofia del páncreas.1
Referencias
1. Capurso G, Traini M, Piciucchi M, Signore M, Arcidiacono PG. Exocrine pancrea c insufficiency: prevalence, diagnosis, and management. Clin Exp Gastroenterol. 2019;12:129-139.
2. Brennan GT, Saif MW. Pancrea c Enzyme Replacement Therapy: A Concise Review. JOP. 2019;20(5): 121-125.
3. Ghodeif AO, Azer SA. Pancrea c Insufficiency. [Updated 2022 May 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: h ps://www.ncbi.nlm.nih.gov/books/NBK555926/
4. Chaudhary A. et al. Pancrea c Exocrine Insufficiency as a Complica on of Gastrointes nal Surgery and the Impact of Pancrea c Enzyme Replacement Therapy. Dig Dis 2020;38:53-68.
5. Othman, MO, Harb, D, Barkin, JA. Introduc on and prac cal approach to exocrine pancrea c insufficiency for the prac cing clinician. Int J Clin Pract. 2018; 72:e13066. 6. Raphael KL, Chawla S, Kim S, Keith CG, Propp DR, Chen ZN, Woods KE, Keilin SA, Cai Q, Willingham FF. Pancrea c Insufficiency Secondary to Tobacco Exposure: A Controlled Cross-Sec onal Evalua on. Pancreas. 2017 Feb;46(2):237-243.
7. Complica ons due to PEI h ps://www.thinkpei.com/en-gb/understanding-pei/complica ons-due-to-pei Last access 29.06.2022.
8. Iglesia- Garcia, et al. Increased Risk of Mortality Associated With Pancrea c Exocrine Insufficiency in Pa ents With Chronic Pancrea s. J Clin Gastroenterol. 2018 Sep;52(8):e63-e72
Combata la IPE
¿Y si envejece el páncreas?
La población adulta mayor viene creciendo, se estima que al 2050 la proporción de los mayores de 60 años se duplique llegando a ser alrededor del 22% del total de la población (1). Esta población enfrenta un riesgo creciente de malnutrición debido a la reducción de la ingesta alimentaria o a la involución de la capacidad fisiológica del tracto gastrointestinal. Al igual que otros órganos metabólicamente activos como el hígado, riñones e intestinos, el páncreas experimenta cambios significativos con la edad. Estos cambios incluyen la disminución del volumen, estructura y perfusión pancreática, lo que puede llevar a la insuficiencia pancreática exocrina (IPE) (2).
La IPE en los mayores se presenta clínicamente como maldigestión y malnutrición, manifestándose con esteatorrea, diarrea, dolor abdominal y pérdida de peso, aunque a menudo los pacientes pueden ser oligosintomáticos. Déficits en oligoelementos y vitaminas liposolubles, especialmente las vitaminas D y K, son consecuencias comunes de la malnutrición en este grupo, lo que puede resultar en una disminución de la densidad mineral ósea, evidenciada por osteopenia y osteoporosis, y un aumento de eventos cardiovasculares (2).
Los pacientes adultos mayores con IPE comprobada deben ser tratados conforme a las guías recientes para la pancreatitis crónica, que recomiendan la terapia de reemplazo enzimático pancreático (PERT). Esta intervención podría contribuir significativamente a un envejecimiento saludable y mejorar la calidad de vida de nuestros pacientes mayores (2).
Para más información, descarga el artículo en el presente link:
https://onlinelibrary.wiley.com/doi/10.1111/joim.12745
Referencias
- https://www.who.int/news-room/fact-sheets/detail/ageing-and-health 2. Löhr JM, et al. J Intern Med. 2018 May;283(5):446-460
- Löhr JM, Panic N, Vujasinovic M, Verbeke CS. The ageing pancreas: a systematic review of the evidence and analysis of the consequences. J Intern Med. 2018;283(5):446-460. doi:10.1111/joim.12745
No olvides desparasitar a todo su núcleo familiar con Kazide
Según la Organización Panamericana de la Salud (OPS) una de cada tres personas está infectada por geohelmintos.1
En Colombia según el Instituto de Evaluación Tecnológica en salud hay1:
- 5.5 millones de casos de Ascariasis (3.5 – 8.1 millones)
- 1.7 millones tricuriasis (1.0 – 2.5 millones)
La encuesta Nacional de Parasitismos Intestinal en Población Escolar Colombiana 2015, conducida por el ministerio de salud y protección social estimó que los parásitos más prevalentes fueron Entamoeba histolytica/dispar complex (17%, 95% CI:12.9 – 22) y Giardia lamblia (15.4%, 95% CI: 11.8 -20)1.
¡Disfrute sus comidas favoritas sin preocupaciones!

95% de la comida callejera presenta al menos un factor de riesgo que contribuye a las enfermedades trasmitidas por los alimentos entre ellos parasitosis2.
Algunos estudios han demostrado la posibilidad de un 65% de contaminación por algún microorganismo en comida callejera2
¡Hidrátate sin preocupaciones!

Sabía usted que 55% de la población colombiana está expuesta a baja disponibilidad de agua potable; lo que favorece la alta prevalencia de parasitosis intestinal.
¡Disfruta a tu amigo peludo sin preocupaciones!

Los parásitos se propagan fácilmente por:
- Consumo de alimentos o agua contaminada
- Contacto con sitios con condiciones sanitarias deficientes
- Contacto con superficies contaminadas
Pero además…
Por contacto con animales infectados o ambientes de animales contaminados con excremento.
72% es la prevalencia global de enteroparásitos en mascotas, por lo que es recomendable desparasitar a su mascota y su núcleo familiar.
Referencias
Microbiota Intestinal y uso de la rifaximina

Modulación de la composición de la microbiota intestinal por rifaximina en pacientes con síndrome de intestino irritable sinconstipación: un enfoque molecular
La rifaximina, con su baja absorción sistémica, puede representar un tratamiento de elección para el síndrome del intestino irritable (SII), principalmente debido a su capacidad para actuar sobre la patogénesis del SII, a través de su influencia sobre la microbiota intestinal.
El tratamiento con rifaximina es eficaz para aliviar los síntomas del SII y controlar el sobrecrecimiento bacteriano, demostrado mediante la normalización de la prueba de aliento con lactulosa.
Se podría concluir que la rifaximina no indujo cambios radicales en la composición de la microbiota de los sujetos, pero estimuló la reorganización microbiana en algunas poblaciones hacia una composición más diversa en términos de especies/OTU, albergando vías metabólicas similares o llenando el mismo nicho, en particular, entre las bacterias productoras de ácidos grasos de cadena corta.
Además, la rifaximina activa el receptor X de pregnano humano, lo que resulta en una regulación positiva de los mecanismos de desintoxicación del huésped y la regulación de los procesos inflamatorios que pueden modular la respuesta del huésped a la disbiosis.
Referencias
1.Modulation of the gut microbiota composition by rifaximin in non-constipated irritable bowel syndrome patients: a molecular approach. SaraSoldi, Sotirios Vasileiadis, Francesca Uggeri, Mariachiara Campanale, Lorenzo Morelli, Maria Vittoria Fogli, Fiorella Calanni, Maria Grimaldi, A