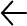Criterios del DSM-5 para Diagnóstico de TDAH
Es necesario que al menos seis de los siguientes síntomas hayan persistido durante un mínimo de seis meses:

Referencias
1. American Psychiatric Association (2014). Manual Diagnóstico y Estadístico de los Transtornos Mentales (DSM-5), 5ª Ed. Madrid: Editorial Médica Panamericana.
Síndrome metabólico, ¿es útil el uso de fenofibrato?
Hambre Emocional ¿Por Qué la Tengo? ¿Cómo la Identifico?

Es cuando usamos la comida como respuesta a las emociones que nos desbordan, como la ansiedad, la tristeza, la ira o la soledad.1 En otras palabras, comer es el mecanismo que conoces para enfrentar tus emociones, pero, el problema no solo radica en que los alimentos que consumes suelen ser ricos en calorías, grasas o azúcares, sino que después de la sensación inicial de bienestar que te brindan, te das cuenta de que la emoción que te hace sentir mal ahora está acompañada de culpabilidad y te sumerges en el ciclo del hambre emocional.
La comida es una experiencia que está siempre presente en los acontecimientos importantes de la vida. Por ello, no es extraño que en ocasiones la usemos para aliviar el estrés o porque simplemente nos merecemos algo delicioso. Sin embargo, cuando hacemos esto, la elección de lo que comemos y su cantidad no siempre es adecuada, y es aquí donde entramos en los terrenos del hambre emocional.
A menudo, las personas que experimentan hambre emocional suelen tener dificultades para reconocer sus emociones y la sensación de hambre física. No obstante, esto no significa que el cerebro no pueda ser entrenado para identificar las situaciones en las que utilizamos la comida como nuestro principal mecanismo emocional de supervivencia.
Referencias
1. Vital S. El hambre emocional y su relación con el sobrepeso y la obesidad. Psic-Obesidad. 2020;10(37):18-26.
2. Taccone F, Wright B, Wilson C. Emotional Eating & How to Stop It. Christiana Institute of Advanced Surgery; 2019:1-6. 3. Hadi P. A Global Investigation of Emotional Eating, Hunger, and Fast Food Addiction – A Review. NeuroQuantology. 2023;21(5):1291-1299
Conoce un poco de historia de la HTA

Aunque los documentos sobre la hipertensión se remontan al año 2600 a.C., el primer autor que realizó un estudio exhaustivo sobre ella fue el clérigo inglés Stephen Hales en 1733. La primera descripción de la patología fue hecha por el científico inglés Thomas Young en 1808. Pero ya fue en el siglo XX, en 1925, cuando Otto Frank acuñó el término “hipertensión esencial” para describir una presión arterial que no tiene una causa específica.
Después de la Segunda Guerra Mundial, las compañías farmacéuticas comenzaron a investigar productos contra ella y en los años 70 se comenzaron a utilizar diuréticos con características hipotensoras.
Referencias
Artículo publicado por Alberto E. Parra en el número 117 de la revista Salud y Corazón.
MAPEANDO EL DOLOR
Aunque el dolor es una experiencia subjetiva, desde el siglo XIX se ha hecho evidente la necesidad de medir el dolor. Sin embargo, fue hasta principios de la década del 40 del siglo XX cuando un grupo de la Universidad de Connell, conformado por Hardy, Wolff y Goodell, comenzó a trabajar oficialmente en la elaboración de un método para medir la intensidad del dolor. Esta búsqueda estaba motivada por el cambio del concepto del dolor, que ahora incluía las vías neurológicas, los receptores periféricos y los centros cerebrales. De modo que el primer paso de los investigadores fue la creación de un dispositivo que producía un estímulo doloroso sobre la piel, llamado dolorímetro. Luego, crearon un sistema de puntuación para medir la intensidad del dolor experimentado.1-3
Paralelamente, tras la Segunda Guerra Mundial, Keele realizó estudios psicofisiológicos que permitieron entender mejor las técnicas utilizadas en la medición del dolor y proponer las primeras escalas, que fueron publicadas en 1948. Posteriormente, en 1953, John Bonica, conocido como el padre del estudio del dolor, publicó el primer libro que estudia a profundidad el tema. La historia continúa con Beeche, quien en 1959, al describir por primera vez el efecto placebo, identificó las variables que permiten calificar el dolor clínico con base en las respuestas subjetivas del paciente.1, 2
A mediados de la década del 60, dos psiquiatras del Reino Unido, Michael Bond e Issy Pilowsky, propusieron la escala analógica visual (EVA). No obstante, dado que la EVA se utilizó inicialmente solo para evaluar estados de ánimo, en 1974, Bond y Lader la introdujeron como una escala para medir el dolor debido a su alta sensibilidad y validez.2, 3
Por esa misma época, Ronald Melzack y Warren Torgerson idearon una escala verbal de 5 puntos, que incluía un espectro de leve a insoportable. Además, crearon una serie de palabras descriptivas con el fin de establecer un lenguaje propio del dolor, es decir, una terminología unificada que se pudiera utilizar en todos los entornos clínicos. A partir de estas palabras, en 1975, Melzack creó el cuestionario del dolor de McGill, una herramienta que se volvió fundamental en el estudio del dolor.3
Desde la consolidación de estas escalas en los 70 han surgido otras, como la numérica análoga de dolor (ENA), publicada por Downie en 1978, y otras que permiten mapear el dolor teniendo siempre como base la percepción del paciente, quien es el que mejor conoce su dolor.2
Referencias
1. Serrano-Artero MS, Caballero J, Cañas A, et al. Valoración del dolor (I). Rev. Soc. Esp. Dolor. 2002;9:94-108. 2. González-Estavillo AC, Jiménez-Ramos A, Rojas-Zarco EM. Correlación entre las escalas unidimensionales utilizadas en la medición de dolor postoperatorio. Revista Mexicana de Anestesiología. 2018;41(1):7-14. 3. Ball C, Westhorpe RN. The history of pain measurement. Anaesthesia and Intensive Care. 2011;39(4):529.
Caso de un Paciente con Vértigo
“Me preocupa no poder volver a conducir solo” Michael, 58 años
DIAGNÓSTICO: vértigo vestibular de origen desconocido,
Este es Michael, tiene 58 años, parece gozar de excelente salud y se desplaza al trabajo en su automóvil. En los últimos dos meses, ha experimentado episodios en los que se ha sentido extremadamente mareado hasta el punto de empezar a entrar en pánico. Los tratamientos anteriores le han dado sueño. Su médico ha identificado que padece vértigo vestibular de origen desconocido.
¿PODRÍA LA BETAHISTINA SER LA OPCIÓN CORRECTA PARA MICHAEL?
Los estudios clínicos diseñados específicamente para investigar la capacidad de conducir han demostrado que la betahistina tiene un efecto nulo o insignificante.1 A diferencia de otros medicamentos utilizados para tratar el vértigo, se considera comúnmente que la betahistina no causa sedación en dosis terapéuticas.2,3
¿CUÁL ES EL EFECTO DE LA BETAHISTINA EN LA COMPENSACIÓN VESTIBULAR?
Los efectos incapacitantes para los pacientes de vestibular mejoran con la recuperación funcional espontánea a través del proceso de compensación vestibular.1
LA BETAHISTINA FACILITA LA COMPENSATION2 VESTIBULAR
Evaluación del paciente de la mejora de la estabilidad postural tras la neurotomía vestibular unilateral*
BETAHISTINA 48 MG / DÍA MEJORÓ LA ESTABILIDAD POSTURAL EN 7 DIAS, QUE ES SOLO 4 DÍAS DESPUÉS DE QUE EL TRATAMIENTO EMPEZARÁ4
LA RECONFORTANTE VOZ DEL ALIVIO
LA ESCALA ANALGÉSICA DE LA EMPATÍA Y LA ESCUCHA
Me quedé anclada a la silla. Después de una jornada laboral muy ocupada, en la que tuve que estar la mayor parte del tiempo sentada, el dolor en la zona lumbar casi no me deja levantar. Luego, en los días siguientes, el dolor se volvió cada vez más intenso al punto de llevarme a tomar analgésicos tres veces al día. Antes de consultar con el médico me enteré de que el dolor lumbar es la principal causa de discapacidad en todo el mundo y que está fuertemente vinculado con la pérdida de funcionalidad. Sin embargo, cuando asistí a la consulta, la indicación fue continuar con los analgésicos por un par de semanas más y tratar de hacer pausas activas. No hubo tiempo para que yo expresara el temor que me producía la posibilidad de perder mi empleo por causa del dolor.1
Pasaron más de seis meses entre radiografías, sentarme en un cojín inflable e ir y venir de un analgésico a otro, pero el dolor no cedía, por el contrario, ya no me dejaba dormir bien y no soportaba estar sentada por más de 15 minutos. Fue entonces cuando, en una nueva consulta, el médico me explicó que para reducir el impacto del dolor y mejorar la funcionalidad y la calidad de vida es necesario que el tratamiento esté enfocado en el paciente, no en el síntoma que es el dolor. Al hacerme preguntas acerca de lo que esperaba del tratamiento, de cómo me sentía con los analgésicos, del nivel de angustia que me producía el dolor y de las actividades que me gustaría volver a realizar, por primera vez me sentí escuchada y pude describir cómo percibía la afectación que el dolor lumbar causaba en varios aspectos de mi vida, no solo en el laboral. Si bien nunca llegué a tener depresión, el dolor sí me estaba llevando al aislamiento social.2
Todo esto me sirvió para entender que la experiencia del dolor es multidimensional y que yo, como paciente, debía asumir un papel más activo en las decisiones de mi propio tratamiento. Después de comprender que la causa del dolor no es solamente física, sino que en su desarrollo y cronificación intervienen la genética, el entorno social, los miedos y expectativas, los resultados de otros tratamientos realizados previamente, la edad y el uso de opioides a largo plazo, mi perspectiva cambió completamente.2, 3 Con base en mi experiencia, como una mujer de 52 años con un dolor lumbar crónico, hoy puedo decir que el tratamiento efectivo del dolor empieza por la empatía y la escucha. Solo cuando me hicieron una evaluación que indagaba por todas las condiciones físicas, emocionales y sociales presentes en mi vida, pude identificar que mi dolor no cedía por causa del estrés y la angustia. Estaba en un círculo vicioso de emociones, postura corporal y presión laboral. Pero el abordaje multidisciplinario y multimodal me ayudó a tener una visión más amplia del dolor, a manejarlo y a recuperar mi funcionalidad.3
Referencias
1. Benz T, Lehmann S, Elfering A, et al. Comprehensiveness and validity of a multidimensional assessment in patients with chronic low back pain: a prospective cohort study. BMC Musculoskelet Disord. 2021;22(1):291. 2. Langford DJ, Tauben DJ, Sturgeon JA, et al. Treat the Patient, Not the Pain: Using a Multidimensional Assessment Tool to Facilitate Patient-Centered Chronic Pain Care. J Gen Intern Med. 2018;33(8):1235-1238. 3. Blanco E, Chavarría G, Garita Y. Manejo multimodal del dolor crónico. Revista Médica Sinergia. 2021;6(4):e625.
LAS MÁSCARAS DEL DOLOR
El complejo fenómeno del dolor está mediado tanto por causas físicas como psicológicas y, aunque puede existir dolor psicógeno sin dolor físico, el dolor psicógeno siempre acompaña al dolor físico. Por lo tanto, la experiencia integral del dolor es psíquica, independiente del origen. Así las cosas, a medida que un paciente centra cada vez más la atención en su sensación de dolor, la percepción de la intensidad puede aumentar, situación que lo lleva a presentar quejas que ante los profesionales de salud pueden resultar irracionales, pero que ocultan factores genuinos.1,2 Ahora bien, en la definición del dolor psicógeno es preciso aclarar que, aunque está asociado a factores psicológicos, tiene un estatus diferente a la depresión, la ansiedad, la desesperanza, la ira y otras emociones. Sin embargo, algunos problemas emocionales pueden causar, aumentar o prolongar el dolor y, debido a que el cerebro es el centro que descifra los niveles y la localización del malestar, las personas que tienen un trastorno emocional subyacente tienen un mayor riesgo de presentar dolor psicógeno.2,3
LA DELGADA LÍNEA ENTRE EL DOLOR PSICÓGENO Y EL DOLOR FÍSICO
¿Cómo tener la certeza de que el origen del terrible dolor que refiere el paciente está totalmente en su mente? Más aún, ¿cómo evaluar a alguien que puede tener una lesión orgánica con solapamiento psicógeno? Para responder adecuadamente a estos desafíos de la práctica clínica no hay una respuesta infalible, por lo que la mezcla de paciencia con experiencia será la guía.1
De acuerdo con las imágenes cerebrales, los límites entre el dolor físico y el dolor psicógeno son difusos puesto que hay una sobreposición de las estructuras involucradas en ambos. En efecto, el dolor psicógeno activa varias de las estructuras nociceptivas del cerebro que también se observan en el dolor físico, como algunas áreas de la circunvolución cingulada anterior, la circunvolución frontal 6 inferior, la ínsula, el tálamo y la sustancia gris periacueductal del tronco cerebral. Así mismo, se han identificado otras áreas afectadas, relacionadas con la recompensa y la motivación, entre las que se encuentran el núcleo accumbens y la sustancia gris ventrotegmental.2
No obstante, en la práctica real es importante diferenciar el dolor de la angustia emocional y no desestimar el dolor psicógeno como si este no fuera real. Los dos son tipos de dolor real y pueden provocar un gran sufrimiento.4
Ante la queja de un paciente, no se puede dudar de que su dolor es biológicamente real en tanto que todos los pensamientos y sentimientos tienen una base neurofisiológica. El reto no es identificar el límite entre un tipo de dolor u otro, sino encontrar una manera eficiente de responder ante ese dolor. Por ejemplo, si un paciente, cuyo dolor es la máscara de un reclamo de indemnización por una herida emocional irresuelta, sigue un tratamientoanalgésico convencional, es muy probable que al cabo de unas pocas semanas refiera que los síntomas no han mejorado o han empeorado, y esto no solamente es desalentador para el médico, sino que afecta el estado mental del paciente. Pero, por otro lado, el hecho de que un tratamiento no tenga éxito no significa que el dolor sea meramente psicógeno.1,4
EL DESAFÍO DEL DIAGNÓSTICO Y EL TRATAMIENTO
En el diagnóstico del dolor psicógeno es fundamental tener en cuenta la coherencia entre la descripción que hace el paciente y la evaluación física. Las suposiciones sobre posibles factores psicológicos, como ansiedad, depresión, vida estresante o insatisfacción familiar no pueden ser la base del diagnóstico, pues la concentración en los aspectos emocionales puede hacer perder de vista una causa física que, de hecho, exista.1
Frente a un dolor que se ha vuelto crónico, es importante aplicar estrategias para gestionar la angustia antes de que se desencadenen situaciones más complejas como la desesperanza o incluso la ideación suicida. En este punto, es necesario mostrarles a los pacientes que pedir ayuda psicológica no es estigmatizante, no minimiza la experiencia del dolor que está viviendo y no significa que el médico crea que el dolor es imaginario.3
Involucrar al paciente en su plan de tratamiento, fijando objetivos realistas en conjunto y estableciendo una comunicación abierta que le permita sentir confianza es el primer paso para encontrar un alivio que contemple lo físico y lo psíquico.3
Referencias
1. Psychogenic pain. Orthopaedic medicine and psychogenic pain. Elsevier. 2013:e320-e326. 2. Méndez JC. Dolor psíquico: una mirada a su condición actual. Rev Chil NeuRo-Psiquiat. 2019;57(2):176-182. 3. Chhabria A. Psychogenic Pain Disorder – Differential Diagnosis and Treatment. J Assoc Physicians India. 2015;63(2 Suppl):36-40. 4. Seminowicz D, Pustilnik A, Gioioso MK, et al. Haythornthwaite, & Tor D. Wager, Panel 3: Chronic Pain, “Psychogenic” Pain, and Emotion, 18 J. Health Care L. & Pol’y 275 (2015). Available at: http:// digitalcommons.law.umaryland.edu/jhclp/vol18/iss2/5
El equipo para volar más protegidos
L. Reuteri DSM 17938 + vitamina d en la prevención de infecciones respiratorias y gastrointestinales
En general, determinadas cepas probióticas, como L. reuteri DSM 17938, pueden apoyar las funciones respiratorias, digestivas e inmunitarias por su capacidad para promover la maduración de las respuestas humorales, en especial de la inmunoglobulina A (IgA), para mejorar la respuesta inmunitaria de los linfocitos Th1 y reducir las citocinas Th2, lo que produce efectos antiinflamatorios.1
L. reuteri DSM 17938 en niños:
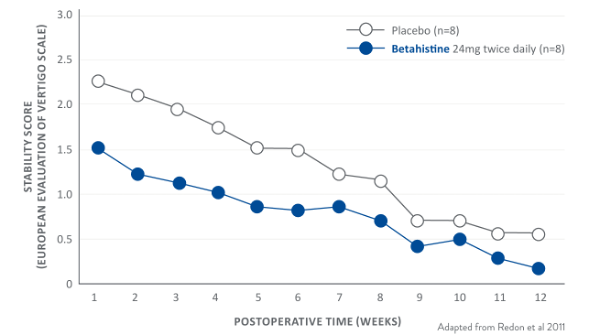
En un estudio practicado en 336 niños que asistían a jardines infantiles (6-36 meses de edad), quienes fueron asignados aleatoriamente al grupo L. reuteri DSM 17938 o al grupo placebo, se observaron los siguientes resultados, luego del período de intervención (12 semanas):2
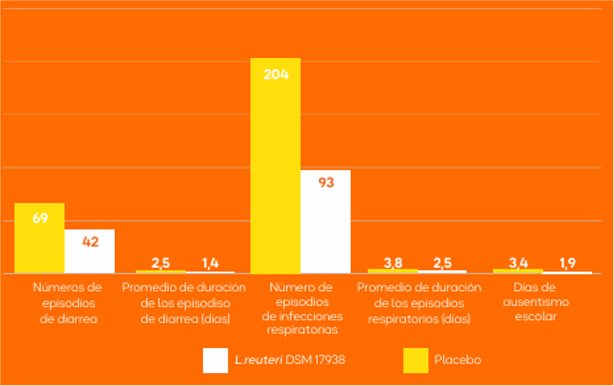
Al finalizar el período de seguimiento (semanas 12-24), se observaron los siguientes resultados:2
Estos datos permiten concluir que los niños que asisten a jardines infantiles tienen un riesgo significativamente menor de contraer una infección respiratoria o gastrointestinal cuando reciben L. reuteri DSM 17938.2
L. reuteri DSM 17938 en adultos
En un ensayo enmascarado y controlado con placebo, cuyo objetivo era comprobar la seguridad y tolerancia del tratamiento diario de adultos con L. reuteri DSM 17938 durante 2 meses, se evidenció que, además de ser seguro y bien tolerado, el uso de esta cepa probiótica produjo un aumento significativo de la calprotectina fecal, lo que confirma el efecto ejercido en el aumento de la secreción de péptidos antimocrobianos en el intestino de adultos sanos. Esto se traduce en el papel preventivo que puede desempeñar L. reuteri DSM 17938 en el desarrollo de procesos infecciosos.3
Referencias
1. Ciprandi G, Tosca MA. Probiotics in Children with Asthma. Children (Basel). 2022;9(7):978. 2. Miraglia Del Giudice M, Maiello N, Decimo F, et al. Airways allergic inflammation and L. reuterii treatment in asthmatic children. J Biol Regul Homeost Agents. 2012;26(1 Suppl):S35-40. 3. Li L, Fang Z, Liu X, et al. Lactobacillus reuteri attenuated allergic inflammation induced by HDM in the mouse and modulated gut microbes. PLoS One. 2020;15(4):e0231865.