SENTIR LA MAGIA SIN MIEDO

EL MIEDO, UNA EMOCIÓN DE DOBLE FILO
Más que una emoción, el miedo es una respuesta fisiológica innata cuya función primaria es proteger la integridad para garantizar la supervivencia.
También es una rección corporal que se siente como un estado de exitación y provoca la liberación de varias hormonas, como la adrenalina. Sin embargo, cuando la respuesta fisiológica y emocional frente al miedo produce malestar y afecta las relaciones personales, familiares y profesionales, se considera un desencadenante de trastornos de la ansiedad. 1
¿QUE RELACIÓN TIENEN LAS HORMONAS FEMENINAS CON EL MIEDO?
Los estudios de neuroimagen han permitido evidenciar una mayor activación de las redes neuronales implicadas en el miedo en las mujeres que se encuentran en la fase folicular temprana de su ciclo menstrual, es decir, cuando los niveles de estrógeno están bajos.
Esto sugiere que las fluctuaciones naturales del estrógeno pueden influir en la incidencia de trastorno de estrés postraumático, que presenta con mayor frecuencia en las mujeres que en los hombres. 1
Así mismo, un estudio, que analizó la relación entre la inhibición del miedo y los niveles de estrógeno, propone que esta hormona desempeña un papel en losprocesos neuronales que regulan la inhibición del miedo y los niveles bajos pueden estar asociados con un mayor riesgo de trastornos de ansiedad, desecadenados por las respuestas desreguladas hacia el miedo.
En las mujeres que necesitan apoyo psiquiátrico, estos hallazgos pueden tener implicaciones en su tratamiento al considerar el efecto del estado hormonal en su sintomatología. 2
Por otra parte, las mujeres también muestran una tendencia superior a percibir una mayor intensidad de las expresiones de miedo cuando los niveles de progesterona están altos, es decir, en la fase lútea media. Del mismo modo, se ha observado que la progesterona puede influir en la memoria emocional, dada su estrecha relación con el eje hipotálamo- hipófisis- suprarrenal (HHS)1
Uno de los factores que pueden desencadenar el miedo son los recuerdos intrusivos espontáneos que se producen después de un acontecimiento emocional significativo. Se ha establecido que las fluctuaciones hormonales del ciclo menstrual influir en estos recuerdos, tanmto en pacientes con un diagnóstico de estrés postraumático como aquellas que se consideran sanas. Dichos recuerdos parecen ser más frecuentes si el evento se presentó durante la fase lútea,lo que quiere decir que los niveles de progesterona se correlacionan positivamente con la frecuencia de recuerdos intrusivos espontáneos. 2
En conjunto, los hallazgos de la literatura sugieren que el efecto combinado de estradiol y la progesterona influye en los diversos aspectos del procesamiento emocional y esto puede afectar el tipo de respuestas emocionales 1
EFECTO DE LA CLORMADINONA EN EL PROCESAMIENTO EMOCIONAL
En combinación con etinilestradiol, se ha demostrado ampliamente que la clormadinona estimula el aumento de los niveles de alopregmanolona, un agonista del GABA con propiedades ansiolíticas, así como de los opioides endógenos implicados en el mecanismo del dolor y el estado emocional 4
La clormadinonatambién actúa sobre el hipocampo y el hipotálamo (sistema límbico), influyendo positivamente en las funciones cognitivas y los estados emocionales.4
Referencias
1. Review article nonsteroidal anti- inflamatory drugs and hormonal contraceptives for pain relief from dysmenorrhea: a review. Hans – Peter Zahradnika, Aida Hanjalic- Backa, Klaus Grothb a clinic for endrocrinology and reproductive medicine, university hospital Freiburg, Germany Grunellthal GMB, 52099 Achen, Germany. Received 28 september 200;accepted 28 september 2009.
2. Six-Month Evaluation of the Benefits of the Low-Dose Combined Oral Contraceptive Chlormadinone Acetate 2 mg/Ethinylestradiol 0.03 mg in Young Wome
3. Kerscher M, Reuther T, Krueger N, Buntrock H. Effects of an oral contraceptive containing chlormadinone acetate and ethinylestradiol on hair and skin quality in women wishing to use hormonal contraception. J Eur Acad Dermatol Venereol. 2013 May;27(5):601-8. doi: 10.1111/j.1468-3083.2012.04497.x. Epub 2012 Mar 10. PMID: 22404700.
LA CONSTANTE DE LA ECUACIÓN: AUTOCUIDADO EN PAREJA

Una de las causas más importantes de los conflictos de pareja, son los problemas entorno a la vida sexual, una condición que sufre cerca del 53% de las mujeres con infecciones vaginales. (1) Un flujo vaginal anormal, como el producido por la vaginosis bacteriana, puede hacer que ambos miembros de la pareja se sientan cohibidos y los encuentros íntimos se posterguen o resulten insatisfactorios. (2)
¿ Cuáles son las consecuencias de no tratar correctamente el flujo vaginal?
De acuerdo con un estudio sobre las experiencias de la vida real de mujeres con infecciones vaginales, las participantes tenían la sensación de no sentirse completamente aliviadas debido a que, inicialmente, no habían recibido un diagnóstico adecuado. (2)
La frustración que experimentaban era multidimensional, ya que era causada por factores físicos, mentales y emocionales. La angustia dificultaba a las mujeres enfrentar la situación. Los síntomas y el estrés resultante contribuyeron a un sentimiento general de baja autoestima. (2)
No obstante, acudir al especialista y encontrar allí un espacio para obtener las respuestas a sus preguntas significó un gran alivio tanto para las mujeres como para sus parejas. Por ende, ante una infección vaginal, se necesita la comprensión, sensibilidad y empatía por parte de la pareja para que la carga de la incomodidad sea más ligera. La confianza y la comunicación son indispensables para que la relación no se afecte. (2)
El impacto de las infecciones vaginales se relaciona con la frecuencia de los episodios y la gravedad de los síntomas. Muchas mujeres sienten vergüenza y no tienen claridad sobre la causa ni el manejo de sus síntomas. (3)
Referencias
1. Alahverdi F, Kheirkhah M, Janani L. Treatment Outcomes of Vaginal Infections on Sexual Function. J Med Life. 2020;13(3):329-335.
2. Adolfsson A, Hagander A, Mahjoubipour F, Larsson, PG. How Vaginal Infections Impact Women’s Everyday Life. Advances in Sexual Medicine. 2017;7:1-19.
3. Bilardi JE, Walker S, Temple-Smith M, et al. The burden of bacterial vaginosis: women’s experience of the physical, emotional, sexual and social impact of living with recurrent bacterial vaginosis. Plos One. 2013;8(9):e74378.
La piel como espejo: un reflejo del autoestima a través del cuidado personal

La piel, espejo del alma: éste estudio revela el impacto de las afecciones cutáneas en la salud mental. Este artículo explora cómo la autoimagen y el estado de la piel son aspectos fundamentales de la salud mental.
La disciplina de la psicodermatología estudia cómo el estado de la piel afecta el equilibrio mental y viceversa, destacando el impacto de factores como el estrés y la ansiedad en la salud de la piel. Según un estudio realizado por IMR, solo el 35% de los pacientes se declara muy satisfecho con el estado de su piel, lo que muestra una percepción general de insatisfacción. (1)
Las mujeres jóvenes tienden a evaluar su salud mental de manera más negativa cuando padecen afecciones dermatológicas como acné, psoriasis o rosácea(1)
La técnica del espejo para mejorar su autoestima. Este artículo describe la técnica del espejo como una herramienta para mejorar la autoestima. La técnica consiste en la observación personal frente al espejo, lo que permite una introspección y evaluación de las emociones y pensamientos. Esta práctica puede influir directamente en cómo se siente una mujer consigo misma y mejorar su bienestar emocional.(2)
Referencias
1. https://www.consalud.es/estetic/belleza/piel-afecciones-cutaneas-salud-mental_150976_102.html
2. Miguel Ángel Rizaldos. (2019, marzo 29). La técnica del espejo para mejorar tu autoestima. Portal Psicología y Mente. https://psicologiaymente.com/psicologia/tecnica-del-espejo-mejorar-autoestima
Viviendo Plenamente: Claves para Mejorar el Ánimo en la Menopausia

La menopausia no afecta solo al estado físico de las mujeres, sino que también presenta una serie de cambios emocionales, entre los que se encuentran ansiedad, irritabilidad, cambios de humor, baja autoestima, problemas de memoria y más. Los desequilibrios hormonales de la menopausia afectan a las sustancias químicas que produce el cerebro (serotonina, oxitocina, dopamina). Cada vez que los niveles de estrógeno fluctúan, el cerebro tiene que compensarlo. Cuanto más grande es el cambio, más graves serán los síntomas. Dado que en la menopausia los estrógenos se reducen drásticamente, es normal que aparezcan muchos cambios emocionales. (1) (2)
A nivel psicológico, las mujeres presentan en esta etapa los siguientes síntomas:
Cambios de humor: Este es el síntoma emocional más común de esta etapa, pues los cambios hormonales pueden provocar cambios significativos y repentinos en el estado de ánimo. Se puede pasar de la euforia a la tristeza sin razón aparente, así como estar más susceptibles de lo habitual y enfadarse fácilmente. (1) (2)
Ansiedad: Se caracteriza por miedo o temor excesivo, que se produce durante más días de los que ha estado ausente durante un mínimo de 6 meses, cansancio, dificultades para concentrarse, irritabilidad, tensión muscular, problemas de sueño, síntomas físicos que causan malestar clínicamente significativo o deterioro en lo social, laboral u otras áreas importantes del funcionamiento. (1) (2)
Depresión: La depresión es un trastorno del estado de ánimo que se caracteriza por sentirse triste, melancólica, decaída, infeliz y derrumbada durante un largo periodo de tiempo (más de 2 semanas). Es más frecuente en aquellas mujeres que ya han sufrido antes esta enfermedad mental. (1) (2)
Irritabilidad: Uno de los síntomas más habituales, implica enojo, tensión, hostilidad, intolerancia, pérdida del control de las emociones, lo que causa muchas discusiones y enfrentamientos con la pareja, los hijos, los familiares, etc. (1) (2)
Sin embargo, existen diversas estrategias psicológicas que pueden ayudar a elevar el ánimo y promover el bienestar emocional:
- Aceptación: Es importante aceptar y comprender que la menopausia es una etapa natural en la vida de una mujer. Reconocer que los cambios hormonales pueden afectar el estado de ánimo y que es normal sentirse diferente. (1) (2)
- Apoyo social: Buscar el apoyo de amigas, familiares o grupos de apoyo que estén pasando por la misma etapa. Compartir experiencias y emociones con otros puede ser reconfortante y hacer sentir comprendida. (1) (2)
- Estilo de vida saludable: Mantener una alimentación balanceada, hacer ejercicio regularmente y dormir lo suficiente son fundamentales para mantener un buen estado de ánimo. Incorporar actividades placenteras y relajantes, como practicar yoga o meditación. (1) (2)
- Enfoque positivo: Enfocarse en buscar soluciones y adoptar una actitud positiva frente a los desafíos que puedan surgir durante esta etapa. Cultivar pensamientos optimistas, fomentar la resiliencia y buscar nuevas metas que motiven y den sentido de propósito. (1) (2)
- Cuidado personal: Priorizar el autocuidado y dedicar tiempo para realizar actividades que hagan sentir bien. Permitirse indulgencias y momentos de descanso, sin sentirse culpable por ello. (1) (2)
- Terapia psicológica: Considerar buscar la ayuda de un psicólogo especializado en terapia para la menopausia. Un profesional podrá brindar herramientas adicionales y estrategias específicas para afrontar los cambios emocionales que se puedan estar experimentando. (1) (2)
Como profesional de la salud es importante comprender que cada mujer vive la menopausia de manera única, por lo que es importante encontrar las estrategias que mejor se adapten a cada una. No dude en experimentar con diferentes técnicas y actividades que ayuden a elevar el ánimo y mejorar el bienestar emocional durante esta etapa de la vida de cada una de sus pacientes. (1) (2)
Referencias
1. Instituto de la Menopausia. (n.d.). ¿Qué pasa emocionalmente en la menopausia?. Recuperado de https://www.institutodelamenopausia.com/divulgacion/consejos/psicologia/que-pasa-emocionalmente-en-la-menopausia
2. AELA. (n.d.). Cómo levantar el ánimo en la menopausia. Recuperado de https://aela.es/salud/como-levantar-el-animo-en-la-menopausia/#goog_rewarded
EJERCICIOS DE KEGEL PARA HOMBRES, COMPRENDE LOS BENEFICIOS

Los ejercicios de Kegel para hombres pueden ayudar a mejorar el control de la vejiga y, posiblemente, a mejorar el desempeño sexual. A continuación, presentamos una guía para realizar los ejercicios de Kegel correctamente.
¿Piensas que los ejercicios de Kegel son solo para mujeres?
Piénsalo de nuevo. Los ejercicios de Kegel para hombres pueden fortalecer los músculos del suelo pélvico, que sostienen la vejiga y el intestino, y afectan la función sexual. Con la práctica, los ejercicios de Kegel para hombres se pueden hacer en cualquier momento.
Antes de comenzar a hacer los ejercicios de Kegel, debes identificar dónde están los músculos correctos y conocer la técnica adecuada.
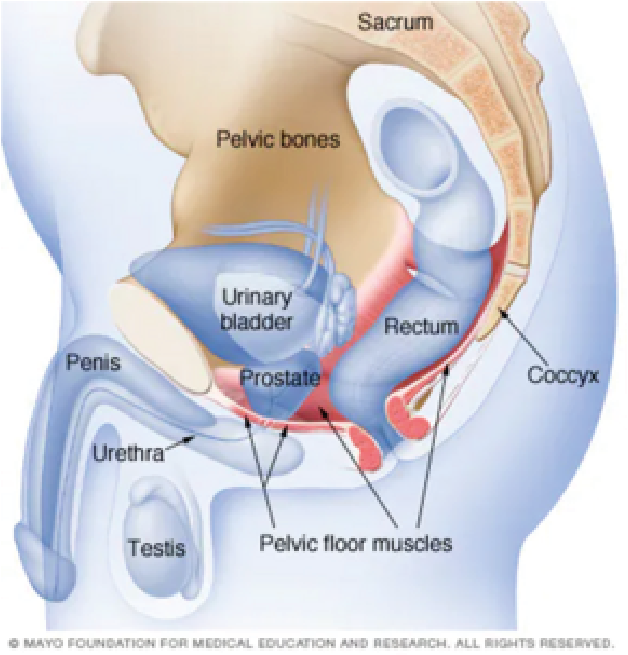
Músculos del piso pélvico en hombres
Referencias
https://www.mayoclinic.org/es/healthy-lifestyle/mens-health/in-depth/kegel-exercises-for-men/art-20045074
GUÍA PARA MEDIR EL RIESGO CARDIOVASCULAR EN LA MENOPAUSIA

La menopausia puede aumentar el riesgo de enfermedades cardiovasculares debido a la disminución de estrógenos y otros cambios metabólicos, por ello la importancia de realizar un abordaje completo a las pacientes.
Historia Clínica y Factores de Riesgo:
• Antecedentes familiares de enfermedades cardiovasculares.
• Edad de inicio de la menopausia (menopausia precoz antes de los 45 años aumenta el riesgo) 1
• Hábitos de vida: tabaquismo, consumo de alcohol, dieta y actividad física.
• Condiciones médicas: hipertensión, diabetes, dislipidemia, obesidad, y síndrome de ovario poliquístico 1
Evaluación Física:
• Índice de Masa Corporal (IMC) y perímetro de la cintura para evaluar la obesidad abdominal 2
• Presión arterial: medir regularmente para detectar hipertensión 1
Pruebas de Laboratorio:
• Perfil lipídico: niveles de colesterol total, LDL, HDL y triglicéridos 1
• Glucemia: niveles de azúcar en sangre en ayunas para detectar diabetes o prediabetes 1
Evaluación de Síntomas:
• Sofocos y sudoración nocturna: estos síntomas pueden estar asociados con un mayor riesgo cardiovascular 1
• Evaluación de la función endotelial y aterosclerosis subclínica mediante pruebas específicas si es necesario 1
Herramientas de Evaluación del Riesgo:
• SCORE: Sistema de evaluación del riesgo cardiovascular que considera factores como edad, sexo, presión arterial, colesterol y hábitos de vida 2
• Cuantificación del calcio coronario: útil en mujeres con riesgo intermedio para evaluar la presencia de aterosclerosis 1
Intervenciones Preventivas:
• Estilo de vida saludable: dieta equilibrada, ejercicio regular, control del peso y manejo del estrés 2
• Terapia hormonal: considerar bajo supervisión médica para mujeres con síntomas severos de menopausia y riesgo cardiovascular elevado 1
Referencias
1. Puente Barragán, Adriana, & Madrid Miller, Alejandra. (2023). F – Estimación del riesgo cardiovascular en la menopausia. Revista Costarricense de Cardiología, 25(1), 38-39. Retrieved February 20, 2025, from http://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S1409 41422023000100038&lng=en&tlng=es.COL2345692
Anticoncepción en Situaciones Especiales: Respetando la Identidad y la Tradición
Adolescencia temprana
Para indicar un método anticonceptivo en adolescentes, es fundamental considerar varios aspectos, como el perfil y las características del adolescente, así como la aceptabilidad y eficacia del método recomendado. Es útil clasificar a los adolescentes en tres grupos según sus antecedentes de fecundidad: ¹
- Grupo A: Adolescentes sin experiencia reproductiva previa (nuligestas), con actividad sexual esporádica y relaciones de pareja débiles. Su fertilidad aún no ha sido probada.
- Grupo B: Adolescentes que han tenido un embarazo, pero han perdido el feto antes de la viabilidad. Tienen una actividad sexual menos esporádica que el Grupo A, pero sus relaciones de pareja pueden seguir siendo débiles.
- Grupo C: Adolescentes que han tenido un parto, con actividad sexual más regular y relaciones de pareja más estables. Ya han probado su fertilidad. ¹
Al recomendar un método anticonceptivo, se debe tener en cuenta que el Grupo C generalmente acepta mejor los métodos, similar a las mujeres adultas. El Grupo A es el más difícil debido a la menor aceptabilidad y mayor abandono de los métodos anticonceptivos. El Grupo B se asemeja más al Grupo A. Para los Grupos A y B, se recomienda el uso de anticoncepción hormonal combinada. A todos los adolescentes se les debe enseñar el uso adecuado del condón para prevenir ITS/VIH. Todos los grupos necesitan educación y consejería adecuada en salud sexual y reproductiva. ¹
Es crucial tener en cuenta que los adolescentes presentan mayores tasas de fracaso con los métodos anticonceptivos en comparación con los adultos, los métodos más recomendables debido a su eficacia, accesibilidad, continuidad y bajo riesgo de reacciones adversas, son la anticoncepción hormonal combinada, especialmente en forma oral o inyectable. Además, el anillo vaginal y el parche transdérmico son alternativas viables, ya que ofrecen facilidad y privacidad en su uso, dependiendo de las preferencias de la usuaria.
Perimenopausia
El asesoramiento sobre un método anticonceptivo adecuado para mujeres mayores de 40 años debe considerar diversos factores, como su estado de salud, fertilidad, reversibilidad del método, estilo de vida, frecuencia sexual, prevención de ITS y conocimiento de los métodos disponibles.²
Se dispone de una variedad de métodos anticonceptivos, y todas las guías de anticoncepción coinciden en que la edad, por sí sola, no excluye el uso de ningún método. Sin embargo, la edad puede ser un factor importante en el desarrollo de enfermedades que contraindiquen ciertos métodos anticonceptivos, como trombosis, accidente cerebrovascular, infarto agudo de miocardio (IAM) o cáncer. ²
Cómo métodos se incluye la anticoncepción Hormonal Combinada ya sea píldoras combinadas, parches y anillos vaginales que contienen tanto estrógeno como progestágeno.
Anticonceptivos Solo con Gestágenos: Incluyen la píldora de solo progestágeno, implantes subdérmicos, inyecciones y el dispositivo intrauterino liberador de levonorgestrel (DIU-LNG), y los métodos No Hormonales cómo dispositivos intrauterinos no medicados (DIU) y preservativos.²
Anticoncepción pos evento obstétrico
La anticoncepción que se realiza después de un parto (vaginal o por cesárea) o de un aborto, dentro de las 48 horas antes del alta hospitalaria, permite a la mujer posponer un nuevo embarazo o finalizar su vida reproductiva utilizando un método moderno, ya sea temporal o permanente.³
Además de proporcionar cuidados para la recuperación postparto o postaborto, los profesionales de la salud deben ofrecer orientación, consejería y suministrar un método anticonceptivo antes del alta hospitalaria. Si no existen condiciones de salud que restrinjan su uso, la mujer puede optar por cualquier método anticonceptivo de su elección. En el caso de mujeres que están amamantando, no se recomienda el uso de anticonceptivos combinados.³
Es fundamental brindar consejería sobre cada uno de los métodos disponibles durante la hospitalización y asegurar que la mujer reciba el método seleccionado antes de salir de la institución donde fue atendida.
Los métodos anticonceptivos recomendados incluyen el dispositivo Intrauterino (DIU o T de cobre, DIU liberador de hormonas, los implantes subdérmicos. La Inyección trimestral de solo progestágeno y por último la oclusión tubárica bilateral como método permanente. ³
Referencias
1. Montero, V. A. (2011). Anticoncepción en adolescencia. Revista Médica Clínica Las Condes, 22(3), 393-405. https://www.elsevier.es/es-revista-revista-medica-clinica-las-condes-202-articulo-anticoncepcion-adolescencia-S0716864011703935#:~:text=La%20anticoncepci%C3%B3n%20en%20adolescentes%20constituye,adecuada%20educaci%C3%B3n%20en%20sexualidad%2C%20que
2. Aula Ginecología. (2023). Anticoncepción en la perimenopausia. Aula Ginecología. https://aulaginecologia.com/wp-content/uploads/2023/12/ANTICONCEPCION-EN-LA-PERIMENOPAUSIA.pdf
3. Ministerio de Salud y Protección Social. (s.f). Anticoncepción pos evento obstétrico. https://www.minsalud.gov.co/salud/publica/ssr/Paginas/Anticoncepcion-pos-evento-obstetrico.aspx#:~:text=%E2%80%8B%E2%80%8BSe%20denomina%20anticoncepci%C3%B3n,no%20quiere%20tener%20m%C3%A1s%20hijos
EL ALIVIO EN EL TELÉFONO MÓVIL
En Colombia, el dolor crónico hace parte de las cinco condiciones que generan una mayor carga al sistema de salud, pues representa el 4,5% de la carga total de enfermedad en el país, con un total de más de cinco millones de pacientes con dolor crónico, lo que quiere decir que cerca del 11% de la población padece esta condición, de acuerdo con los datos arrojados por el más reciente estudio de carga de la enfermedad, en el que también se revela que el dolor lumbar, la artrosis y el dolor relacionado con el cáncer son los grupos de dolor más importantes.1
Estos datos dejan al descubierto la necesidad de implementar estrategias que puedan disminuir la carga, tanto del sistema en general como del paciente individual. En este sentido, es clave la educación, ya que, teniendo en cuenta un modelo asistencial centrado en el paciente, es fundamental incentivar acciones que lo incluyan en las decisiones que tienen que ver con su tratamiento. Por lo tanto, el uso de herramientas digitales que apoyen la evaluación subjetiva y el manejo del dolor de una manera cuantificable puede contribuir a mejorar la atención y la experiencia del paciente en el alivio del dolor.2
Durante los últimos años han surgido alternativas innovadoras para apoyar la autogestión de los pacientes con dolor crónico. Una de ellas es la atención en salud basada en dispositivos móviles, más conocida como salud móvil. Los objetivos de esta estrategia se centran en la educación, brindando información general sobre el dolor, la identificación de los síntomas y la planificación del tratamiento; la monitorización, es decir, hacer un seguimiento de los episodios diarios de dolor y su intensidad, el estado de ánimo, la actividad y el uso de medicación; y el tratamiento, que incluye varias estrategias de gestión.3 Según una revisión sistemática de los efectos de las intervenciones de salud móvil sobre la intensidad del dolor, la calidad de vida y la discapacidad funcional, algunas de las aplicaciones móviles diseñadas para tal fin tienen efectos beneficiosos en la reducción del dolor, principalmente en dolor cervical crónico, f ibromialgia, cistitis intersticial/síndrome de vejiga dolorosa y osteoartritis. En cuanto a la calidad de vida, los mayores beneficios se obtienen en dolor lumbar crónico, dolor cervical crónico, síndrome de intestino irritable y osteoartritis. Así mismo, la discapacidad funcional mejora notablemente en dolor lumbar crónico, dolor musculoesquelético crónico, dolor cervical crónico y osteoartritis. En suma, la evidencia científica sugiere que la salud móvil puede ser una alternativa de gran ayuda en el manejo del dolor crónico por medio de enfoques multimodales.3
Referencias
1. Lasalvia P, Gil-Rojas Y, Rosselli D. Burden of disease of chronic pain in Colombia. Expert Rev Pharmacoecon Outcomes Res. 2022;22(8):1261-1267.
2. Koumpouros Y, Georgoulas A. Pain Management Mobile Applications: A Systematic Review of Commercial and Research Efforts. Sensors (Basel). 2023;23(15):6965.
3. Moreno-Ligero M, Moral-Munoz JA, Salazar A, et al. mHealth Intervention for Improving Pain, Quality of Life, and Functional Disability in Patients With Chronic Pain: Systematic Review. JMIR Mhealth Uhealth. 2023;11:e40844.
UN EVALUADOR INTELIGENTE E IMPARCIAL DEL DOLOR
Conozca la nueva innovación en el campo del Dolor:
La evaluación precisa del dolor es una tarea retadora debido a los múltiples elementos que intervienen en la experiencia de cada persona, como los factores emocionales, el estilo de vida, los componentes conductuales y la capacidad subjetiva para afrontar el dolor, además de algunas condiciones que pueden dificultar aún más dicha evaluación, como sucede con los pacientes que presentan dificultades de comunicación. 1
En la práctica, una evaluación inexacta conduce a un manejo inadecuado del dolor que, a su vez, trae como consecuencia un aumento del uso de los servicios de salud, las hospitalizaciones, las visitas a urgencias, el aumento del riesgo de abuso de opiáceos y una carga económica significativa. Por ello, con el fin de mejorar los resultados de los pacientes, la inteligencia artificial, entendida como una herramienta que aplica soluciones novedosas para resolver retos complejos, ha empezado a desempeñar un papel cada vez más relevante para reconocer, evaluar, comprender y tratar el dolor.2
CUANDO NO HAY PALABRAS PARA DESCRIBIR EL DOLOR, LA INTELIGENCIA ARTIFICIAL HACE LA EVALUACIÓN.
En las distintas situaciones clínicas en las que un paciente no puede expresar a través del habla cuánto dolor siente, las expresiones faciales se convierten en el punto de partida para encaminar el tratamiento. Sin embargo, las escalas de evaluación no verbales demandan una gran cantidad de tiempo y la subjetividad en la interpretación de los gestos del paciente puede llevar a una decisión equivocada en cuanto al manejo.3
Por lo tanto, la investigación actual se está centrando en el entrenamiento de modelos de inteligencia artificial que sean capaces de hacer la evaluación. Entre las propuestas realizadas, se encuentra un algoritmo que interpreta imágenes de los rostros de los pacientes para identificar si tienen dolor.3
Ahora bien, para determinar la efectividad de la inteligencia artificial, los investigadores compararon sus resultados con los arrojados por una herramienta de observación del dolor, llamada Critical Care Pain Observation Tool (CPOT), y encontraron que, en relación con la CPOT, las lecturas de la inteligencia artificial tenían una precisión del 88%, lo cual marca un camino prometedor, sin perder de vista la importancia de incluir más variables y de no caer en la subestimación del dolor.3
El hecho de que la inteligencia artificial pueda hacer una evaluación confiable sobre cómo y cuándo las personas sienten dolor, con base en el uso de la expresión facial como biomarcador, abre la puerta para realizar estudios de modulación del dolor, que son muy complejos de llevar a cabo con observadores humanos.3
LA INTELIGENCIA ARTIFICIAL EN LA PREDICCIÓN Y EL MANEJO DEL DOLOR POSOPERATORIO
La investigación ha demostrado que el enfoque de aprendizaje automático, un subconjunto de la inteligencia artificial, puede utilizarse para seleccionar preguntas clave en un cuestionario de dolor, lo que permite predecir, con una precisión relativamente alta, cómo será la persistencia del dolor. Esto significa que la inteligencia artificial podría mejorar el manejo del dolor al ofrecer estrategias más personalizadas y eficaces, adaptadas a las necesidades particulares de cada paciente.2,4
Teniendo en cuenta que, además de aliviar el dolor, el objetivo es lograr una recuperación rápida, minimizar los efectos secundarios de los fármacos y optimizar la calidad de vida del paciente, la inteligencia artificial tiene el potencial de personalizar el manejo del dolor a través del análisis de datos, como el tipo de medicación utilizado, las cirugías previas y otros factores relevantes de la historia clínica. Así las cosas, los médicos tienen la posibilidad de personalizar los tratamientos analgésicos, de tal manera que los pacientes reciban la dosis adecuada en el momento indicado, lo que evita tanto la sobremedicación como el alivio ineficaz del dolor.4 Además, por otra parte, los dispositivos de monitoreo con inteligencia artificial incorporada se proyectan como una gran herramienta para seguir la progresión del dolor en tiempo real, de manera que se pueda ajustar la medicación en el momento preciso que se requiera.4
Referencias
1. Cascella M, Schiavo D, Cuomo A, et al. Artificial Intelligence for Automatic Pain Assessment: Research Methods and Perspectives. Pain Res Manag. 2023;2023:6018736.
2. Zhang M, Zhu L, Lin SY, et al. Using artificial intelligence to improve pain assessment and pain management: a scoping review. J Am Med Inform Assoc. 2023;30(3):570-587.
3. Remaly J. La inteligencia artificial “ve” cuando los pacientes sienten dolor [Internet]. Medscape; 2023. Disponible en: https://n9.cl/7s4ds
4. Montero F, Barzallo L. Aplicación de la inteligencia artificial en la gestión del dolor en pacientes postoperatorios: revisión bibliográfica. Salud ConCiencia. 2023;2(2):e22